Ti sei messo a dieta mille volte. Mangi poco, ti muovi, rinunci ai dolci. Ma la bilancia non si muove o peggio, si muove e poi torna indietro. E ogni volta la conclusione è la stessa: “Ho sbagliato io. Non ho abbastanza forza di volontà.”
Fermati un secondo. Perché quella conclusione è sbagliata.
Non è un problema di disciplina. Non è pigrizia. È che nessuno ti ha mai spiegato cosa sta succedendo dentro al tuo corpo. E quando non conosci il problema, non puoi risolverlo, puoi solo ripetere gli stessi errori, anno dopo anno, sentendoti sempre più in colpa.
La verità è un’altra: i tuoi ormoni ti stanno remando contro. E tra i protagonisti di questa storia c’è un meccanismo che colpisce milioni di persone senza che lo sappiano: l’insulino-resistenza.
In questo articolo ti spiego cosa sono i sintomi dell’insulino-resistenza, come riconoscerli e perché capirli è il primo passo reale verso il cambiamento.
Cos’è l’Insulino-Resistenza (La Regola della Serratura Bloccata)
Prima di parlare dei sintomi serve capire il meccanismo. Ma non devi laurearti in medicina in 5 minuti, niente biochimica complicata. Ti basta un’immagine per poter capire.
Pensa all’insulina come a una chiave. Il suo compito è aprire le porte delle tue cellule per farvi entrare il glucosio e trasformarlo in energia. Fin qui tutto bene.
Il problema nasce quando quella chiave non riesce più ad aprire la serratura. Ma attenzione perchè il blocco può avvenire in punti diversi:
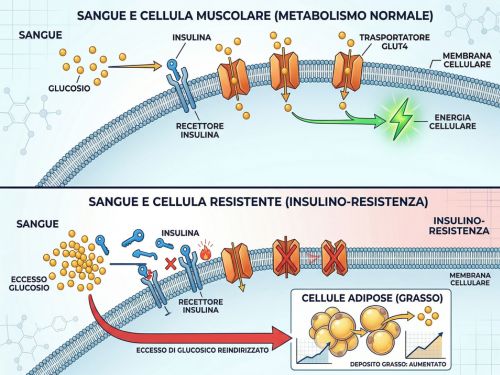 La toppa è arrugginita (il recettore è danneggiato): l’insulina arriva alla cellula, ma il recettore non la riconosce più correttamente. La chiave entra a fatica o non entra per niente.
La toppa è arrugginita (il recettore è danneggiato): l’insulina arriva alla cellula, ma il recettore non la riconosce più correttamente. La chiave entra a fatica o non entra per niente.- Il meccanismo interno è inceppato (difetto di segnalazione post-recettoriale): la chiave entra ma dentro la serratura qualcosa non si muove. Il segnale che dovrebbe aprire la porta al glucosio non parte. Le cellule muscolari, in particolare, non riescono a portare in superficie i trasportatori, chiamati GLUT4 che servono proprio a far entrare lo zucchero.
- Ci sono troppe chiavi in circolazione (iperinsulinemia): il pancreas, non vedendo le porte aprirsi, produce insulina sempre in quantità maggiore. Il risultato è un eccesso cronico di insulina nel sangue che, col tempo, peggiora ulteriormente la resistenza dei recettori, un circolo vizioso che porta poi alle patologie metaboliche moderne.
In tutti e tre i casi il glucosio e gli altri nutrienti restano nel sangue. L’energia non arriva alle cellule. E il corpo trasforma quell’eccesso di energia in grasso.Questo è il meccanismo dell’insulino-resistenza.Ed è molto più comune di quanto si pensi: il diabete di tipo 2, di cui l’insulino-resistenza è il principale fattore di rischio, viene oggi riconosciuto come la pandemia silenziosa del nostro secolo. Si stima che 537 milioni di adulti nel mondo convivano con questa patologia, con proiezioni che parlano di 783 milioni entro il 2045.
Solo in Italia oltre 3,5 milioni di persone hanno già una diagnosi di diabete e dietro di loro c’è una folla molto più grande che ha l’insulino-resistenza senza ancora saperlo, dato che questa condizione può precedere il diabete conclamato anche di 10-15 anni.
Il punto cruciale però è questo: l’insulino-resistenza non è solo una questione di zuccheri. È un meccanismo che tocca il peso, gli ormoni, l’energia, il ciclo, la pelle. Ed è per questo che i suoi sintomi vengono spesso ignorati o mal interpretati.
I 7 Campanelli d’Allarme: Hai Questi Sintomi? (Checklist)
 Eccoci al cuore dell’articolo. Quello che stai per leggere non è un elenco medico generico. La diagnosi va assolutamente fatta da uno specialista. È una mappa che aiuta a orientarci e capire se iniziare a guardare diversamente quello che oggi percepisci come ‘’normale’’.
Eccoci al cuore dell’articolo. Quello che stai per leggere non è un elenco medico generico. La diagnosi va assolutamente fatta da uno specialista. È una mappa che aiuta a orientarci e capire se iniziare a guardare diversamente quello che oggi percepisci come ‘’normale’’.
Ogni sintomo che riconosci è un pezzo del puzzle e più pezzi collimi, più vale la pena approfondire.
Leggi con attenzione. Molte persone, arrivate in fondo a questa lista, capiscono per la prima volta che i loro problemi non sono casuali. Sono collegati.
1. Stanchezza Cronica (Soprattutto Dopo i Pasti)
Finisci di pranzare e dopo 30 minuti vorresti dormire. Non è pigrizia, non è la digestione, o meglio non solo. È un segnale preciso: il pasto che hai appena mangiato non riesce ad entrare nelle cellule per essere trasformato in energia. I suoi nutrienti restano nel sangue. Le cellule rimangono a secco. Il tuo cervello va in tilt.
Questa stanchezza post-prandiale soprattutto dopo carboidrati (classico primo con le verdure da dieta italiana) è uno dei campanelli più precoci e più sottovalutati dell’insulino-resistenza.
2. Grasso Viscerale: La “Pancetta” che Non Va Via
Mangi poco, ti muovi, eppure il girovita non si riduce. Il motivo non è quasi mai solo calorico, ma è sistemico. In un contesto di insulino-resistenza, l’iperinsulinemia cronica si inserisce in uno squilibrio ormonale più ampio che coinvolge cortisolo, leptina e grelina. Il risultato è un ambiente metabolico in cui il corpo fatica a utilizzare i grassi come fonte energetica e tende a depositarli, soprattutto a livello viscerale, quello attorno agli organi interni, il più pericoloso.
Non è un problema semplicemente riconducibile alle calorie e la sua soluzione non potrà mai essere un ‘’mangia meno e muoviti di più’’.
È il tuo organismo che risponde a un segnale alterato e finché quel segnale non viene corretto, la bilancia e la palestra da soli non basteranno.
3. Fame Continua e Voglia Ossessiva di Dolci (Craving)
Hai appena mangiato ma hai già fame. O magari nel pomeriggio parte un richiamo irresistibile verso qualcosa di dolce o di salato. Questa è semplice biochimica e fisiologia, non una carenza di energia.
Quando le cellule non ricevono nutrienti nonostante ce ne siano in abbondanza nel sangue, il cervello interpreta la situazione come uno stato di carenza energetica e manda un segnale di allarme: mangia adesso e mangia zuccheri. In questo caso il tuo corpo reagisce a un problema metabolico reale, a una carenza energetica che non esiste. Immagina di avere i milioni in banca e il conto bloccato! Vai in emergenza lo stesso. Più o meno è la stessa cosa.
4. Macchie Scure sulla Pelle (Acanthosis Nigricans)
Questo è uno dei segni visibili più importanti e quasi nessuno lo conosce. Si tratta di macchie scure, vellutate, a volte ruvide, che compaiono nelle pieghe della pelle: la nuca, le ascelle, l’inguine. Molte persone le scambiano per pelle sporca o abbronzatura irregolare.
La causa è diretta: l’eccesso di insulina stimola in modo anomalo le cellule della pelle a produrre più melanina. Se hai queste macchie non è un problema estetico. È un segnale clinico che il tuo metabolismo sta mandando da tempo.
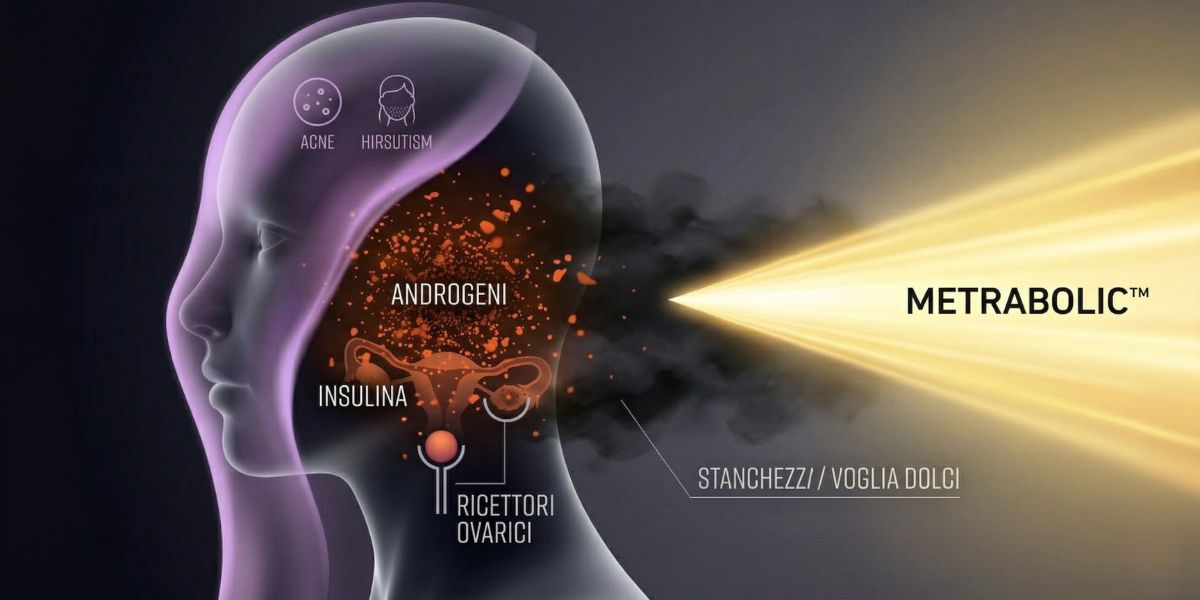
5. Ciclo Irregolare, PCOS e Problemi Ormonali
Questo vale soprattutto per le donne ma non solo. L’insulina in eccesso stimola le ovaie a produrre testosterone in quantità anomala, bloccando l’ovulazione. Il risultato può essere un ciclo irregolare, assente o una diagnosi di PCOS (Sindrome dell’Ovaio Policistico, strettamente collegata a IR). Ma anche acne adulta persistente, perdita di capelli, e peluria in zone insolite.
Negli uomini l’insulino-resistenza è invece associata a calo del testosterone, riduzione della libido e nei casi più avanzati disfunzione erettile in età giovanile.
Se hai questi segnali e nessuno ha mai indagato il tuo assetto insulinico è il momento di farlo.
6. Pressione Alta e Trigliceridi Elevati
Ipertensione in una persona giovane e apparentemente sana. Trigliceridi alti con colesterolo HDL basso agli esami del sangue. Questi non sono problemi separati, sono la firma metabolica dell’insulino-resistenza e quasi sempre vengono trattati singolarmente senza mai cercarne la causa comune.
Cosa succede a livello cardiovascolare in un contesto di iperinsulinemia cronica?
Sul fronte della pressione: i livelli elevati di insulina interagiscono con il sistema renina-angiotensina-aldosterone, segnalando ai reni di trattenere sodio e con esso acqua. Questo aumenta il volume del sangue in circolo. Ma non è tutto: l’insulina in eccesso riduce la produzione di ossido nitrico, la molecola che permette ai vasi sanguigni di dilatarsi e restare elastici. Il risultato è una pressione che sale, vasi che si irrigidiscono e un cuore che lavora costantemente sotto sforzo.
Sul fronte dei lipidi: il fegato insulino-resistente non riceve correttamente il segnale di “stop” dall’insulina e continua a produrre trigliceridi riversandoli nel sangue. Contemporaneamente, il colesterolo HDL quello protettivo si abbassa mentre aumentano le particelle LDL piccole e dense, le più aterogene, quelle che favoriscono la formazione di placche nelle arterie.
7. Nebbia Mentale, Difficoltà di Concentrazione e Sbalzi d’Umore
Fai fatica a concentrarti. Dimentichi le cose. Hai momenti di irritabilità che non riesci a spiegare. Il cervello è l’organo con le richieste energetiche più alte del corpo e se il glucosio non entra bene nelle cellule, il cervello ne risente per primo.
Le fluttuazioni glicemiche continue generano instabilità emotiva, stanchezza mentale e quello che in inglese viene chiamato brain fog: una nebbia cognitiva che si porta dietro per tutta la giornata.
Altri Segnali da Non Sottovalutare
I 7 campanelli sopra sono i più comuni ma l’insulino-resistenza è una condizione sistemica che può manifestarsi in modi molto diversi da persona a persona. Ecco altri segnali che, soprattutto se si sommano a quelli già descritti, meritano attenzione:
Sulla pelle: fibromi penduli (piccole escrescenze carnose intorno al collo o alle ascelle), acne cronica che persiste in età adulta, psoriasi le persone con psoriasi hanno quasi il triplo delle probabilità di essere insulino-resistenti.
Sull’apparato digerente: reflusso gastroesofageo cronico, bruciori di stomaco ricorrenti anche in assenza di sovrappeso, e steatosi epatica non alcolica, il cosiddetto “fegato grasso”, che può presentarsi anche in persone apparentemente magre.
Sul sistema nervoso e sensoriale: emicranie frequenti, tinnito e acufeni, vertigini spesso etichettate come malattia di Ménière, formicolii e intorpidimento alle mani e ai piedi, segnali di una neuropatia che inizia prima ancora che la glicemia diventi fuori controllo.
Su articolazioni e altri distretti: dolori muscolari diffusi riconducibili alla fibromialgia, gotta ricorrente (il rene insulino-resistente fatica a espellere acido urico), calcoli biliari e renali, ritenzione idrica persistente.
Presi singolarmente molti di questi disturbi vengono trattati come problemi separati. Visti insieme raccontano una storia metabolica precisa.
Hai riconosciuto uno o più di questi segnali? Non serve averne tutti e sette. Anche due o tre sintomi che si presentano insieme, con costanza, meritano attenzione clinica.
Sintomi Femminili: Il Legame Nascosto con PCOS e Ciclo Irregolare
 Se sei una donna e stai leggendo questo articolo, c’è una buona probabilità che quello che segue ti riguardi più da vicino di quanto pensi.
Se sei una donna e stai leggendo questo articolo, c’è una buona probabilità che quello che segue ti riguardi più da vicino di quanto pensi.
L’insulino-resistenza non è una condizione neutrale rispetto al sesso. Nelle donne l’eccesso cronico di insulina innesca una reazione a catena che colpisce direttamente il sistema ormonale riproduttivo e lo fa in modo subdolo, spesso anni prima che qualsiasi esame del sangue mostri valori anomali.
La PCOS, la sindrome riproduttiva più comune nelle donne in età fertile, colpisce tra l’8% e il 20% delle donne e l’insulino-resistenza ne è il motore principale, indipendentemente dal peso corporeo.
Il meccanismo, passo per passo.
Tutto parte dall’eccesso di insulina nel sangue. Le ovaie, come quasi tutti i tessuti del corpo, hanno recettori per l’insulina e rispondono attivamente a questo ormone. Quando i livelli sono cronicamente elevati, succedono tre cose in parallelo:
1. Testosterone alle stelle, SHBG a picco. L’insulina stimola direttamente le cellule ovariche a produrre testosterone in eccesso. Allo stesso tempo, inibisce la produzione epatica di SHBG, la proteina che viaggia nel sangue e “neutralizza” il testosterone legandolo e rendendolo inattivo. Con meno SHBG disponibile, una quota molto maggiore di testosterone rimane libera e biologicamente attiva. Il risultato è un iperandrogenismo che si manifesta su pelle, capelli e ciclo.
2. L’aromatasi bloccata e il picco di estrogeni che non arriva. In condizioni normali, un enzima chiamato aromatasi converte gli androgeni in estrogeni all’interno delle ovaie. L’eccesso di insulina inibisce questa conversione. Senza di essa, i livelli di estrogeni restano bassi e il picco estrogenico a metà ciclo, quello che segnala al cervello di rilasciare l’ormone LH per innescare l’ovulazione, semplicemente non avviene. Il ciclo resta bloccato a metà strada. In alcuni casi, soprattutto in presenza di obesità e infiammazione cronica, si aggiunge anche un deficit relativo di progesterone che aggrava ulteriormente lo squilibrio.
3. I follicoli si bloccano e diventano cisti. L’insulina elevata interferisce fisicamente con lo sviluppo follicolare: invia un segnale di “arresto della crescita” troppo presto, rendendo i follicoli prematuramente sensibili all’LH. Nessuno di essi riesce a diventare dominante, a maturare completamente e ad essere espulso. Restano intrappolati nelle ovaie, si riempiono di liquido e diventano cisti. Quello che l’ecografia mostra come “ovaio policistico” è la conseguenza visibile di uno squilibrio metabolico che ha origine molto a monte.
4. Il cervello perde il ritmo. L’insulina non agisce solo sulle ovaie, agisce anche sull’ipotalamo e sull’ipofisi, interferendo con la normale produzione pulsatile dell’ormone LH. Quando questi “crescendi e decrescendi” ormonali vengono alterati, il corpo non riesce più a coordinare le fasi del ciclo mestruale. Il sistema riproduttivo, in sostanza, perde la sua cadenza naturale.
I segnali con cui si manifesta:
- Ciclo irregolare, raro o assente (oligomenorrea, amenorrea)
- Difficoltà a concepire o infertilità — il 90-95% dei casi di infertilità anovulatoria è riconducibile alla PCOS
- Acne persistente in età adulta, spesso su mandibola e mento
- Perdita di capelli con schema maschile (alopecia androgenetica)
- Peluria in eccesso su viso, petto o addome (irsutismo)
- Acanthosis nigricans nelle pieghe della pelle, un segno cutaneo diretto dell’iperinsulinemia
Questi sintomi non sono separati. Sono tutti figli dello stesso squilibrio: troppa insulina, troppo testosterone libero, ciclo bloccato
E la buona notizia esiste.
Poiché la causa scatenante è metabolica, agire sull’insulino-resistenza attraverso la nutrizione, lo stile di vita o, dove necessario, farmaci insulino-sensibilizzanti come la metformina, si è dimostrato in grado di abbassare il testosterone, ripristinare i tassi ovulatori naturali e regolarizzare il ciclo. Anche in donne che avevano collezionato anni di tentativi falliti con terapie ormonali classiche. Anche senza interventi farmacologici specifici per la fertilità.
Il punto di partenza non è il ginecologo. È il metabolismo.
Come si Diagnostica? (Basta Tirare a Indovinare)
Arriviamo al punto in cui l’empatia non basta più. I sintomi che hai letto fino ad ora sono segnali importanti ma non sono una diagnosi. E trattarsi da soli sulla base di una lista di sintomi, per quanto dettagliata, è esattamente il tipo di approccio che porta le persone a girare in tondo per anni.
I sintomi ti dicono che qualcosa non va. La scienza ti dice cosa.
Il problema con gli esami standard
Ecco qualcosa che pochissimi sanno e che cambia tutto: è possibile essere insulino-resistenti con la glicemia perfettamente nella norma.
Questo succede perché nella fase iniziale, quella che può durare anche 10-15 anni prima del diabete conclamato, il pancreas compensa la resistenza producendo quantità sempre maggiori di insulina.
La glicemia resta normale, ma a un prezzo altissimo: il pancreas lavora in costante sovraccarico. E nel frattempo, il danno metabolico avanza silenzioso.
Il problema è che la maggior parte degli esami di routine misura solo la glicemia. Se il tuo medico ti ha guardato solo la glicemia a digiuno e ti ha detto “è tutto a posto”, potrebbe mancare un pezzo fondamentale del quadro.
Gli esami che contano
Indice HOMA-IR È lo strumento più utilizzato nella pratica clinica. Si calcola moltiplicando l’insulinemia a digiuno per la glicemia a digiuno, diviso per una costante. Valori superiori a 2,5 indicano la presenza di insulino-resistenza. Semplice da richiedere, spesso ignorato.
Rapporto Trigliceridi / HDL Un indicatore surrogato pratico e sottovalutato. Un rapporto superiore a 3,0, con soglie più specifiche di 3,5 negli uomini e 2,5 nelle donne, è un marcatore affidabile di insulino-resistenza e riflette la presenza di particelle LDL piccole e dense, le più pericolose per le arterie.
OGTT con curva insulinemica (Pattern di Kraft) Questo è il livello successivo e quello più rivelatore. Non si limita a misurare il glucosio dopo un carico di zuccheri, ma monitora anche come risponde l’insulina nel tempo: a 30, 60, 120 e 180 minuti.
Il lavoro del Dr. Joseph Kraft su oltre 14.000 pazienti ha dimostrato qualcosa di fondamentale: il modo in cui l’insulina risponde nel tempo racconta la storia metabolica di una persona molto prima che la glicemia diventi fuori controllo.
In una persona sana, l’insulina sale rapidamente dopo il pasto, picco tra 30 e 60 minuti e poi torna velocemente verso i livelli basali. Nell’insulino-resistente, il picco si sposta, si ritarda, si prolunga. Il pancreas continua a pompare insulina a 120, a 180 minuti, nel tentativo di gestire un glucosio che le cellule non riescono ad assorbire. La glicemia può sembrare normale. Ma la curva insulinemica racconta la verità.
Kraft ha classificato questi pattern in cinque tipologie progressive, dalla risposta fisiologica sana fino al diabete conclamato, dimostrando che l’insulino-resistenza è una condizione misurabile e graduale, non un interruttore che si accende di colpo.
Perché non puoi farlo da solo
Non esiste app, dieta o integratore che possa dirti in quale punto di questo spettro ti trovi senza dati clinici reali. Il fai-da-te in questo ambito non è solo inefficace è rischioso. Perché chi gestisce i sintomi senza conoscere la causa sottostante spesso li maschera, guadagnando al massimo qualche mese, perdendo anni di intervento precoce.
L’insulino-resistenza non trattata non resta ferma. Progredisce. E la sua destinazione, se ignorata abbastanza a lungo, ha un nome preciso: diabete di tipo 2, con tutto quello che comporta a livello cardiovascolare, neurologico e renale.
La Soluzione: Come Invertire l’Insulino-Resistenza con il Cibo
 Arriviamo alla parte che probabilmente stavi aspettando dall’inizio. Hai capito cos’è l’insulino-resistenza, hai riconosciuto i segnali, hai visto come si misura. Ora la domanda è quella che conta: si può invertire?
Arriviamo alla parte che probabilmente stavi aspettando dall’inizio. Hai capito cos’è l’insulino-resistenza, hai riconosciuto i segnali, hai visto come si misura. Ora la domanda è quella che conta: si può invertire?
La risposta è sì. E il punto di partenza non è un farmaco. È il piatto.
Perché la nutrizione è il primo intervento
L’insulino-resistenza è, nella sua essenza, una risposta adattiva del corpo a un ambiente metabolico cronico. Questo significa che nella grande maggioranza dei casi è una condizione acquisita. E quello che si acquisisce con le abitudini, si può modificare con le abitudini.
Il meccanismo è logico: se il problema nasce da una stimolazione insulinica cronica ed eccessiva, l’intervento più diretto è ridurre quella stimolazione. Dei tre macronutrienti, i carboidrati sono quelli che generano il picco insulinico più massiccio. I grassi non hanno praticamente effetto sulla secrezione di insulina. Le proteine hanno un effetto moderato, che si riduce ulteriormente in un contesto povero di carboidrati.
Questo è il razionale scientifico alla base della restrizione terapeutica dei carboidrati non un’ideologia, non un dogma ma una risposta logica e misurabile a un problema fisiologico preciso.
Cosa succede quando si riducono i carboidrati
Quando l’apporto di carboidrati scende in modo significativo succedono diverse cose in parallelo:
Il pancreas si riposa. Con meno glucosio in circolazione, la richiesta di insulina crolla. Le cellule beta, che lavoravano in costante sovraccarico, possono finalmente recuperare.
Il fegato smette di produrre grasso. In un contesto di iperinsulinemia, il fegato converte il glucosio in eccesso in trigliceridi attraverso la lipogenesi. Riducendo i carboidrati si interrompe questo processo. Gli studi mostrano una riduzione rapida del grasso epatico e pancreatico, spesso nel giro di settimane, anche indipendentemente dal calo di peso.
Il profilo lipidico migliora. I trigliceridi scendono, l’HDL sale, e le particelle LDL si trasformano da piccole e dense, le più pericolose per le arterie a grandi e fluttuanti. Il rapporto trigliceridi/HDL, migliora in modo significativo.
L’infiammazione si riduce. In un contesto di restrizione severa dei carboidrati, il corpo produce corpi chetonici, tra cui il beta-idrossibutirrato (BHB). I chetoni non sono solo una fonte energetica alternativa: sono molecole di segnalazione con un potente effetto antinfiammatorio, capaci di inibire l’inflammasoma NLRP3 e ridurre lo stress ossidativo che danneggia i recettori dell’insulina.
La fame cambia natura. Abbassando l’insulina, il corpo sblocca l’accesso alle riserve di grasso come fonte energetica. Il craving ossessivo per i carboidrati, che abbiamo visto essere un segnale metabolico, non un vizio, tende a ridursi o scomparire. Non perché si stia mangiando meno, ma perché il corpo sta finalmente usando l’energia che ha.
Gli alimenti che lavorano a tuo favore
In termini pratici, un’alimentazione orientata alla sensibilità insulinica si costruisce intorno a:
Verdure non amidacee: spinaci, broccoli, zucchine, cavolfiore, asparagi, rucola. Fibre, micronutrienti, impatto insulinico praticamente nullo.
Proteine di qualità: uova intere, pesce grasso (salmone, sgombro, sarde), carni non processate. Le proteine preservano la massa muscolare, che è il principale tessuto di smaltimento del glucosio.
Grassi sani: olio extravergine di oliva, avocado, frutta a guscio, burro da animali allevati al pascolo. Saziano senza stimolare l’insulina.
Frutti a basso impatto glicemico: frutti di bosco principalmente: mirtilli, lamponi, more, fragole.
Latticini interi fermentati: yogurt greco intero, kefir, formaggi stagionati. La fermentazione riduce il lattosio, i grassi sazianti rallentano l’assorbimento.
Quello che invece genera la stimolazione insulinica cronica che alimenta il problema: zuccheri raffinati, alimenti ultra-processati, succhi di frutta, oli di semi industriali, prodotti “light” che compensano la mancanza di grassi con zuccheri aggiunti.
Una precisazione importante
Ridurre i carboidrati non significa eliminarli per sempre in modo assoluto né significa che la soluzione sia identica per tutti. Il contesto biologico di ogni persona è diverso, lo stadio dell’insulino-resistenza, la composizione corporea, il livello di attività fisica, la storia ormonale, lo stress cronico, la qualità del sonno.
Tutti questi fattori influenzano la risposta metabolica e vanno considerati insieme.
La restrizione dei carboidrati è uno strumento potente, probabilmente il più diretto disponibile per chi ha un’alterazione insulinica. Ma uno strumento, per funzionare, deve essere calibrato sulla persona, non sulla media.
Un approccio che funziona a lungo termine non è quello più drastico, ma quello più sostenibile e personalizzato, costruito sui ritmi biologici reali, con check continui e adattamenti nel tempo. E soprattutto che puoi mantenere per sempre, anche dopo che hai concluso il percorso con un professionista!
Non Aspettare il Diabete: Inizia a prenderti cura di te stesso
Ora conosci i sintomi, conosci il problema e se conosci il problema, sai che esiste la soluzione.
La domanda che rimane è una sola: quando vuoi iniziare?
L’insulino-resistenza non è uno stato fisso. È un continuum. Ogni anno che passa senza un intervento, il pancreas lavora sotto sforzo, il danno silenzioso avanza e le opzioni si restringono. Non per spaventarti, ma perché è la realtà clinica dei fatti!
Chi interviene oggi con un approccio serio può invertire la rotta. Chi continua a seguire il classico ‘’mangia meno e muoviti di più’’ senza capire il perchè delle cose, senza riuscire a farlo arrivare a essere un’abitudine, mette solo una pezza. Anno dopo anno cade, fin quando la glicemia non inizia a essere fuori controllo e chi aspetta di avere la glicemia fuori controllo, inizia a gestire una malattia invece di prevenirla.
Il passo successivo non è un’altra dieta. Non è contare calorie. Non è un foglio di carta con cosa mangiare e cosa evitare.
È costruire un percorso calibrato su di te, sui tuoi ormoni, sui tuoi ritmi biologici, modulando le abitudini fino a interiorizzarle.
Questo è esattamente quello che facciamo in METRABOLIC ™: non ci limitiamo a risolvere un problema. Ti istruiamo a capire come non farlo ripresentare.