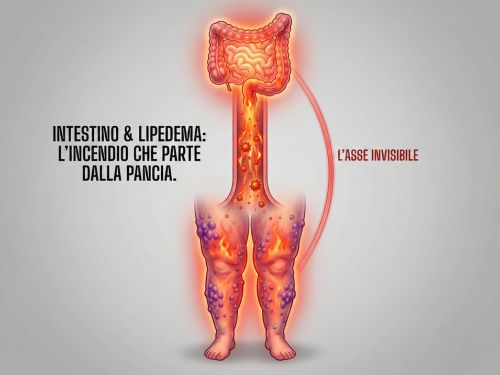
Intestino e Lipedema: L'Asse Invisibile
Quando trattiamo il lipedema siamo comprensibilmente ossessionati da ciò che vediamo: il volume delle gambe, i noduli, i lividi. Curiamo l'effetto. Ma spesso la concausa che tiene acceso l'incendio dell'infiammazione si trova a cento centimetri di distanza: nel tuo intestino.
Recenti evidenze scientifiche stanno tracciando una linea diretta tra permeabilità intestinale (leaky gut) e lipedema. Non è una teoria New Age, è biochimica documentata che spiega perché se non "sigilli" le pareti del tuo intestino, ogni sforzo dietetico sulle gambe rischia di essere dimezzato. Iniziamo a comprendere insieme cos’è il Leaky Gut.
Che cos'è il Leaky Gut (Intestino Permeabile)?
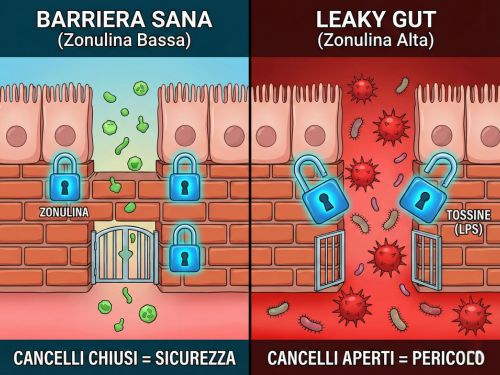 Per capire cosa succede nelle tue gambe, dobbiamo guardare cosa succede nelle tue "barriere".
Per capire cosa succede nelle tue gambe, dobbiamo guardare cosa succede nelle tue "barriere".
Immagina l'intestino come un muro di difesa altamente selettivo. Le cellule che lo rivestono sono unite tra loro da strutture chiamate giunzioni strette (tight junctions): sono letteralmente dei "sigilli" microscopici che funzionano come doganieri molecolari.
In condizioni normali, questi doganieri aprono le porte solo ai "buoni": nutrienti, vitamine, minerali. Bloccano invece tutto ciò che è pericoloso: batteri, tossine e scarti. Il capo di questi doganieri è una proteina chiamata Zonulina.
- Zonulina bassa = Cancelli chiusi (Sicurezza).
- Zonulina alta = Cancelli spalancati (Pericolo).
Ed ecco il problema: quando i cancelli si aprono troppo, molecole che dovrebbero restare nell'intestino (batteri, tossine, glutine indigerito) passano nel sangue. Si crea letteralmente un "intestino che perde" (Leaky Gut). E quel flusso tossico viaggia ovunque. Anche nelle gambe.
Il Meccanismo: come il Leaky Gut aggrava il Lipedema
Il collegamento tra pancia e gambe non è vago. Opera attraverso 3 vie patologiche precise che devi conoscere.
1. Endotossiemia metabolica e infiammazione del tessuto adiposo
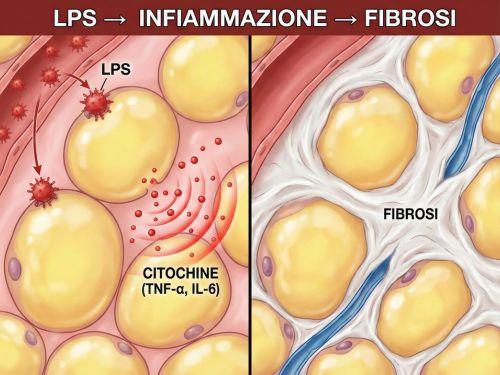
Quando la barriera intestinale è compromessa, si verifica la traslocazione di LPS (lipopolisaccaride) - una tossina presente nella membrana esterna dei batteri Gram-negativi - dal lume intestinale al circolo sanguigno.
L'LPS è un potente trigger infiammatorio. Ecco cosa succede quando raggiunge il tessuto adiposo:
- Gli adipociti reagiscono. Le cellule di grasso non sono depositi inerti - sono cellule immunitarie attive. Quando l'LPS le raggiunge (e con il leaky gut arriva costantemente), iniziano a produrre citochine pro-infiammatorie: TNF-α, IL-6, IL-1β.
- I macrofagi si infiltrano. L'infiammazione richiama macrofagi di tipo M1 (pro-infiammatori) nel tessuto adiposo. Questi macrofagi non solo amplificano l'infiammazione ma:
- Stimolano la trasformazione di cellule staminali in nuovi adipociti (iperplasia)
- Aumentano la dimensione degli adipociti esistenti (ipertrofia)
- Promuovono la fibrosi - l'indurimento e irrigidimento del tessuto connettivo
La fibrosi è devastante: ostacola il drenaggio linfatico, comprime i nervi (aumentando il dolore), crea quei noduli palpabili caratteristici del lipedema avanzato.
Si innesca un circolo vizioso: LPS → infiammazione → fibrosi → disfunzione linfatica → accumulo di fluidi e tossine → più infiammazione.
2. Disregolazione ormonale: l'estroboloma Disfunzionale
Il lipedema è una condizione estrogeno-dipendente. Ed ecco il dettaglio che pochi conoscono: l'intestino ha un ruolo cruciale nel metabolismo degli estrogeni.
Esiste un sottoinsieme specifico di batteri intestinali, chiamato estroboloma, deputato a metabolizzare e disintossicare l'organismo dagli estrogeni. Questi batteri producono enzimi (come β-glucuronidasi) che regolano il riassorbimento o l'eliminazione degli estrogeni coniugati.
In condizioni di disbiosi (squilibrio batterico) e leaky gut:
1. L'estroboloma non funziona correttamente - la capacità di eliminare gli estrogeni in eccesso diminuisce. Gli estrogeni coniugati che dovrebbero essere espulsi con le feci vengono invece "deconugati" dai batteri sbagliati e riassorbiti nel circolo sanguigno.
2. Si crea dominanza estrogenica. Livelli cronicamente elevati di estrogeni stimolano:
- Deposito preferenziale di grasso in zone ginoidi (cosce, fianchi, glutei)
- Ritenzione idrica aumentata
- Proliferazione del tessuto adiposo
3. L'aromatasi si sbilancia: L'infiammazione cronica derivante dall'intestino permeabile può alterare l'espressione dell'enzima aromatasi nel tessuto adiposo. L'aromatasi converte il testosterone in estrogeni. Un'espressione alterata crea produzione locale eccessiva di estrogeni proprio dove non serve - nel grasso delle gambe.
È un meccanismo perfetto per mantenere il lipedema attivo: l'intestino permeabile alimenta uno squilibrio ormonale che a sua volta alimenta l'accumulo adiposo patologico.
3. Sovraccarico del Sistema Linfatico Intestinale
 Ecco un dato che cambia prospettiva: il GALT (Gut-Associated Lymphoid Tissue) - il tessuto linfatico associato all'intestino - rappresenta circa il 70% dell'intero sistema immunitario corporeo.
Ecco un dato che cambia prospettiva: il GALT (Gut-Associated Lymphoid Tissue) - il tessuto linfatico associato all'intestino - rappresenta circa il 70% dell'intero sistema immunitario corporeo.
Ogni volta che mangiamo generiamo una risposta immunitaria. È fisiologico. Ma se l'intestino è permeabile:
- Il GALT viene costantemente iper-stimolato. Invece di gestire antigeni controllati (nutrienti processati), deve fronteggiare un'invasione continua di batteri, LPS, proteine non digerite. È in stato di allerta permanente.
- Il sistema linfatico è uno solo. La linfa che circola nell'intestino è la stessa che deve drenare gambe e braccia. Se il GALT è sovraccarico nel processare tossine intestinali, il drenaggio periferico rallenta. Come un'autostrada con ingorgo al casello centrale - anche se le corsie periferiche sono libere, il traffico non scorre.
Risultato: Edema aumentato nelle gambe, accumulo di fluidi interstiziali, ridotta capacità di rimuovere proteine stagnanti dai tessuti. Tutte caratteristiche del lipedema avanzato.
I Trigger del Leaky Gut nel Lipedema
Cosa innesca l'aumento di zonulina e l'apertura della barriera intestinale?
1. Disbiosi Intestinale
Una crescita eccessiva di batteri Gram-negativi (quelli che producono LPS) è uno dei trigger più potenti. Causata da:
- Dieta povera di fibre
- Eccesso di zuccheri e cibi processati
- Uso di antibiotici
- Stress cronico
2. Glutine e Sensibilità Non Celiaca (NCGS)
Il glutine è uno dei più forti stimolatori di zonulina conosciuti. Non serve essere celiaci ma nemmeno paranoici.
Molte pazienti con lipedema presentano Sensibilità al Glutine Non Celiaca (NCGS), una condizione distinta dalla celiachia ma altrettanto reale nei suoi effetti.
Sintomi della NCGS che si sovrappongono al lipedema:
- Stanchezza cronica
- Dolori articolari diffusi
- "Brain fog" (nebbia mentale)
- Gonfiore addominale
- Infiammazione sistemica
Studi mostrano che mangiare glutine in soggetti con NCGS può causare una disbiosi che imita quella dell'obesità - alterazione della composizione batterica intestinale verso profili pro-infiammatori.
3. Dieta Infiammatoria Standard
Zuccheri raffinati, cibi ultra-processati, grassi idrogenati, alcol, additivi chimici, tutti aumentano permeabilità intestinale e infiammazione.
Ogni pasto infiammatorio è un'apertura delle giunzioni strette, un'ondata di LPS nel sangue, un impulso verso il peggioramento del lipedema.
Come Riparare l'Intestino: Strategie Evidence-Based
Sigillare l'intestino non è un optional: è la base per sgonfiare le gambe. Ecco la strategia in 5 step.
Eliminazione dei Trigger Alimentari
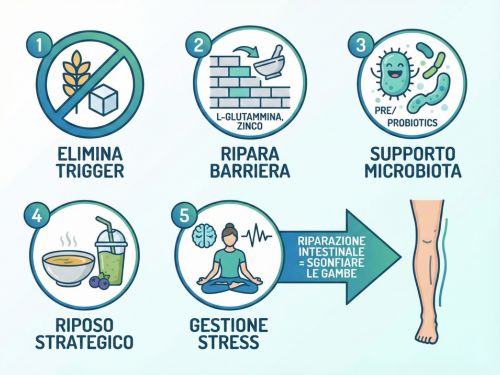 Periodo di eliminazione (4-6 settimane minimo):
Periodo di eliminazione (4-6 settimane minimo):
- Glutine (tutti i cereali che lo contengono)
- Latticini pastorizzati
- Zuccheri raffinati
- Cibi ultra-processati
- Alcol
Dopo questo periodo, reintroduzione graduale monitorando sintomi. Molte pazienti scoprono che eliminare permanentemente glutine e latticini riduce drasticamente infiammazione e dolore.
Nutrienti per Riparare la Barriera
L-Glutammina - 5-10g/die L'amminoacido preferito dagli enterociti (cellule intestinali). Ripara le giunzioni strette, riduce permeabilità.
Zinco - 15-30mg/die Essenziale per integrità delle tight junctions. Spesso carente nel lipedema.
Collagene idrolizzato - 10-20g/die Fornisce gli aminoacidi (glicina, prolina) per ricostruire la matrice intestinale.
Omega-3 (EPA/DHA) - 2-3g/die Anti-infiammatorio potente, riduce permeabilità intestinale.
Vitamina D3 - dosaggio personalizzato Modula sistema immunitario intestinale, rinforza barriera.
Supporto al Microbiota
Probiotici multi-ceppo ad alta concentrazione:
- Lactobacillus rhamnosus
- Bifidobacterium longum
- Lactobacillus plantarum
- Saccharomyces boulardii (per SIBO)
Prebiotici - cibo per batteri buoni:
- Fibre fermentabili (inulina, FOS)
- Verdure crude e fermentate
- Resistant starch (amido resistente)
Polifenoli - "concime" per microbiota sano:
- Frutti di bosco
- Tè verde
- Cacao amaro
- Curcuma
- Olio extravergine di oliva
Riposo Intestinale Strategico
Prendendo anche spunto dalla filosofia della RAD Diet: un giorno a settimana di alimentazione liquida/semi-liquida:
- Brodi di ossa (collagene naturale)
- Zuppe di verdure frullate
- Smoothie verdi
- Estratti vegetali
Dare tregua al GALT permette recupero e riduzione del sovraccarico linfatico.
Gestione dello Stress
Lo stress cronico aumenta la permeabilità intestinale via cortisolo. Tecniche di gestione stress non sono "nice to have" - sono parte integrante del protocollo:
- Meditazione
- Respirazione diaframmatica
- Yoga dolce
- Sonno di qualità (7-9 ore)
Il leaky gut agisce come acceleratore del lipedema. Non è la causa primaria ma è il carburante che alimenta la progressione.
Permettendo alle endotossine (LPS) di invadere il circolo sanguigno, crea un'infiammazione cronica che:
- Dice agli adipociti di espandersi e moltiplicarsi
- Stimola la fibrosi che intrappola il grasso e comprime i nervi
- Squilibra gli ormoni (estrogeni) verso accumulo adiposo
- Intasa il sistema linfatico impedendo il drenaggio
La buona notizia? La barriera intestinale è riparabile. Le cellule intestinali si rinnovano completamente ogni 3-5 giorni. Con l'approccio giusto si possono vedere miglioramenti in settimane.
Riparare l'intestino significa:
- Riduzione del dolore (meno infiammazione sistemica)
- Miglior drenaggio linfatico (meno sovraccarico GALT)
- Equilibrio ormonale ripristinato (estroboloma funzionale)
- Tessuto adiposo meno infiammato (meno LPS circolante)
Non è solo teoria - è fisiologia applicata che sta cambiando l'approccio al lipedema da condizione "incurabile" a condizione gestibile attraverso interventi mirati sulla salute intestinale.
Non sai se il tuo intestino sta bloccando i tuoi progressi? Parliamone.
Capire se soffri di permeabilità intestinale o disbiosi è il primo passo per sbloccare un lipedema che non risponde alle cure tradizionali. Non devi farlo da sola. Ti offro una Consulenza Iniziale per analizzare la tua situazione. Valuteremo insieme i tuoi sintomi sistemici (gonfiore, digestione, stanchezza) e comprenderemo se il Metodo Metrabolic™:è la strada giusta per te.
